Deskripsi
Sebuah kejang adalah, gangguan listrik yang tidak terkontrol secara tiba-tiba di otak. Ini dapat menyebabkan perubahan dalam perilaku, gerakan atau perasaan, dan tingkat kesadaran.
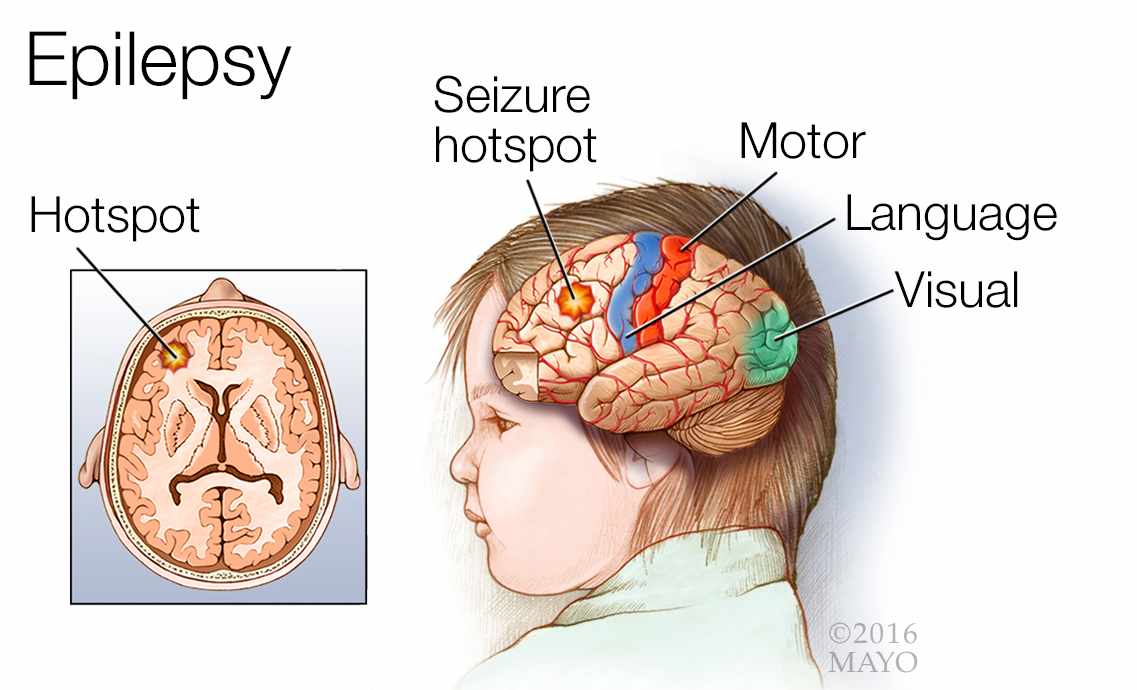
- Epilepsi didefinisikan sebagai gangguan otak yang ditandai dengan kecenderungan bertahan untuk menghasilkan kejang epilepsi dan oleh konsekuensi neurobiologis, kognitif, psikologis, dan sosial dari kondisi ini.
- Salah satu deskripsi paling awal dari kejang tonik-klonik umum sekunder tercatat lebih dari 3000 tahun yang lalu di Mesopotamia; penyitaan itu dikaitkan dengan dewa bulan.
- Hippocrates menulis buku pertama tentang epilepsi hampir 2500 tahun yang lalu; ia menolak gagasan tentang etiologi ilahi epilepsi dan menyimpulkan bahwa penyebabnya adalah dahak berlebihan yang menyebabkan konsistensi otak tidak normal.
- Kejang adalah pelepasan listrik abnormal dan tidak diatur yang terjadi di dalam materi abu-abu kortikal otak dan secara sementara mengganggu fungsi normal otak; kejang biasanya menyebabkan kesadaran yang berubah, sensasi abnormal, gerakan tak sadar fokal, atau kejang (kontraksi paksa yang meluas dari otot sukarela).
Klasifikasi
Kejang diklasifikasikan sebagai umum atau parsial.
- Kejang umum. Pada kejang umum, pelepasan listrik yang menyimpang secara difus melibatkan seluruh korteks dari kedua belahan otak sejak awal, dan kesadaran biasanya hilang; kejang umum paling sering disebabkan oleh kelainan metabolisme dan kadang-kadang dari kelainan genetik.
- Kejang parsial. Pada kejang parsial, pelepasan neuronal berlebih terjadi di satu korteks serebral, dan paling sering disebabkan oleh kelainan struktural; terminologi yang direvisi untuk kejang parsial telah diusulkan; dalam sistem ini, kejang parsial disebut kejang fokal.
Patofisiologi
Kejang adalah manifestasi paroksismal dari sifat listrik korteks serebral
- Kejang terjadi ketika ketidakseimbangan tiba-tiba terjadi antara gaya rangsang dan penghambatan dalam jaringan neuron kortikal yang mendukung eksitasi bersih yang tiba-tiba.
- Otak terlibat dalam hampir setiap fungsi tubuh, termasuk fungsi kortikal yang lebih tinggi; jika jaringan kortikal yang terkena berada di korteks visual, manifestasi klinisnya adalah fenomena visual.
- Patofisiologi kejang onset fokal berbeda dari mekanisme yang mendasari kejang awitan umum.
- Secara keseluruhan, rangsangan seluler meningkat, tetapi mekanisme sinkronisasi tampaknya sangat berbeda antara 2 jenis kejang ini dan oleh karena itu dibahas secara terpisah.
Statistik dan Insiden
Insiden gangguan kejang di Amerika Serikat dan seluruh dunia terjadi sebagai berikut:
- Hauser dan kolaborator menunjukkan bahwa kejadian tahunan kejang nonfebrile berulang di Olmsted County, Minnesota, adalah sekitar 100 kasus per 100.000 orang berusia 0–1 tahun, 40 per 100.000 orang berusia 39–40 tahun, dan 140 per 100.000 orang berusia 79–80 tahun.
- Pada usia 75 tahun, kejadian kumulatif epilepsi adalah 3400 per 100.000 laki-laki (3,4%) dan 2800 per 100.000 perempuan (2,8%).
- Studi di beberapa negara maju telah menunjukkan kejadian dan prevalensi kejang serupa dengan yang ada di Amerika Serikat.
Penyebab
Dalam sejumlah besar kasus, penyebab epilepsi masih belum diketahui.
- Sindrom genetik. Sejumlah sindrom genetik diketahui menyebabkan kejang; namun, sejumlah sindrom yang lebih umum harus dipertimbangkan pada pasien yang datang dengan kejang dan temuan lain.
- Penghapusan kromosom 22q atau sindrom duplikasi. Sindrom penghapusan kromosom 22q adalah spektrum temuan yang disebabkan oleh penghapusan pada kromosom 22q11.2; kejang terjadi pada 7% pasien dengan sindrom penghapusan kromosom 22q.
- Gangguan metabolisme. Banyak gangguan metabolisme yang berbeda dapat menyebabkan kejang, sebagian disebabkan oleh gangguan metabolisme seperti hipoglikemia atau asidosis dan sebagian lainnya sebagai manifestasi utama gangguan kejang.
- Penyakit mitokondria. Gangguan mitokondria kurang terdiagnosis tetapi sering melibatkan kejang dan manifestasi neurologis lainnya; ensefalomiopati mitokondria, asidosis laktat, dan sindrom episode mirip stroke (Melas) adalah kelainan mitokondria yang berhubungan dengan kejang; sering, kejang adalah manifestasi yang muncul.
- Gangguan kejang yang disebabkan oleh mutasi gen tunggal. Epilepsi lobus frontal nokturnal dominan autosomal disebabkan oleh mutasi pada gen CHRNA4, CHRNB2, atau CHRNA2; ini ditandai dengan kejang motorik nokturnal.
- Asal idiopatik atau tidak diketahui.
Tahapan
Fase aktivitas kejang adalah prodromal, aural, iktal, dan postiktal.
- Tahap fase prodromal melibatkan mood atau perilaku perubahan yang mungkin mendahului kejang oleh jam atau hari.
- Tahap aura adalah firasat akan terjadinya aktivitas kejang dan mungkin visual, auditori, atau gustatory.
- Tahap ictal ditandai dengan aktivitas kejang, biasanya muskuloskeletal.
- Tahap postictal adalah periode kebingungan / mengantuk / mudah tersinggung yang terjadi setelah kejang.
Manifestasi Klinis
Diagnosis klinis kejang didasarkan pada riwayat yang diperoleh dari pasien dan, yang terpenting, pengamat.
- Aura. Aura (sensasi tidak biasa) mendahului kejang pada sekitar 20% orang yang memiliki gangguan kejang.
- Durasi pendek. Hampir semua kejang berlangsung relatif singkat, berlangsung dari beberapa detik hingga beberapa menit; kebanyakan kejang berlangsung 1 sampai 2 menit.
- Status postictal. Ketika kejang berhenti, orang mungkin mengalami sakit kepala, nyeri otot, sensasi yang tidak biasa, kebingungan, dan kelelahan yang mendalam ; akibat-akibat ini disebut keadaan postiktal.
- Kelumpuhan Todd. Pada beberapa orang, satu sisi tubuh lemah, dan kelemahan berlangsung lebih lama daripada kejang (kelainan yang disebut kelumpuhan Todd).
- Halusinasi visual. Halusinasi visual (melihat gambar yang tidak berbentuk) terjadi jika lobus oksipital terpengaruh.
- Kejang. Kejang (sentakan dan kejang otot di seluruh tubuh) terjadi jika area besar di kedua sisi otak terpengaruh.
Penilaian dan Temuan Diagnostik
Kejang epilepsi memiliki banyak penyebab, dan beberapa sindrom epilepsi memiliki kelainan histopatologi tertentu.

- Studi prolaktin . American Academy of Neurology (AAN) merekomendasikan tes prolaktin serum, diukur dalam pengaturan klinis yang sesuai pada 10-20 menit setelah kejadian yang dicurigai sebagai tambahan yang berguna untuk membedakan kejang umum tonik-klonik atau kompleks dari kejang nonepilepsi psikogenik pada orang dewasa dan lebih tua anak-anak.
- Studi serum agen antikonvulsan. Pengujian yang bijaksana dari tingkat serum obat antiepilepsi (AED) dapat membantu meningkatkan perawatan untuk pasien dengan kejang dan epilepsi; namun, perhatikan bahwa banyak AED baru tidak memiliki level yang dapat diperoleh atau ditetapkan dengan mudah.
- Studi neuroimaging. Studi neuroimaging, seperti brain magnetic resonance imaging (MRI) atau pemindaian head computed tomography (CT), mungkin menunjukkan kelainan struktural yang bisa menjadi penyebab kejang.
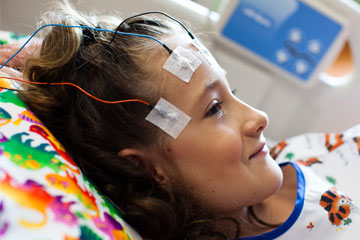
- Elektroensefalografi. Pelepasan epileptiform interiktal atau kelainan fokal pada electroencephalography (EEG) memperkuat diagnosis kejang epilepsi dan memberikan bantuan dalam menentukan prognosis.
- Video- EEG. Pemantauan Video-EEG adalah standar kriteria untuk mengklasifikasikan jenis kejang atau sindrom atau untuk mendiagnosis pseudoseizure; yaitu, untuk menegakkan diagnosis pasti mantra dengan gangguan kesadaran.
- Pungsi lumbal . Mendeteksitekanan cairan serebrospinal (CSF) yangabnormal, tanda-tanda infeksi atau perdarahan (mis., Subarachnoid, perdarahan subdural) sebagai penyebab aktivitas kejang (jarang dilakukan).
Manajemen medis
Tujuan pengobatan pada pasien dengan kejang epilepsi adalah untuk mencapai status bebas kejang tanpa efek samping.

- Monoterapi. Monoterapi diinginkan karena mengurangi kemungkinan efek samping dan menghindari interaksi obat; Selain itu, monoterapi mungkin lebih murah daripada politerapi, karena banyak agen antikonvulsan yang lebih tua memiliki sifat penginduksi enzim hati yang menurunkan tingkat serum obat bersamaan, sehingga meningkatkan dosis yang diperlukan dari obat bersamaan.
- Terapi antikonvulsan. Pengobatan utama kejang adalah obat antikonvulsan ; obat pilihan tergantung pada diagnosis akurat dari sindrom epilepsi, sebagai respons terhadap antikonvulsan tertentu bervariasi di antara sindrom yang berbeda.
- Menghentikan agen antikonvulsan. Setelah seseorang bebas kejang selama 2-5 tahun, dokter dapat mempertimbangkan untuk menghentikan pengobatan pasien tersebut; banyak pasien mengatasi banyak sindrom epilepsi di masa kanak-kanak dan tidak perlu minum antikonvulsan.
- Diet ketogenik. Diet ketogenik, yang sangat bergantung pada penggunaan lemak, seperti shortening minyak nabati terhidrogenasi (misalnya, Crisco), memiliki peran dalam pengobatan anak dengan epilepsi parah; meskipun diet ini tidak diragukan lagi efektif dalam beberapa kasus kejang yang sulit disembuhkan, diet ketogenik sulit dipertahankan; kurang dari 10% pasien melanjutkan diet setelah satu tahun.
- Diet Atkins. Data awal telah dipublikasikan tentang peningkatan frekuensi kejang setelah diet Atkins (rendah karbohidrat) yang dimodifikasi yang meniru diet ketogenik tetapi tidak membatasi protein, kalori, dan cairan; dalam penelitian kecil pada anak-anak dengan epilepsi keras, penurunan kejang lebih dari 50% telah terlihat dalam waktu 3 bulan pada beberapa anak yang menjalani diet ini, terutama dengan batas karbohidrat 10 g per hari.
- Stimulasi saraf vagal. VNS adalah teknik paliatif yang melibatkan implantasi bedah perangkat stimulasi; VNS disetujui FDA untuk mengobati epilepsi onset fokal refraktori medis pada pasien yang berusia lebih dari 12 tahun; beberapa penelitian menunjukkan kemanjurannya pada kejang onset fokal dan sejumlah kecil pasien epilepsi umum primer.
- Neurostimulator yang dapat ditanamkan. Sistem NeuroPace RNS, sebuah perangkat yang ditanamkan ke dalam tengkorak, indra, dan merekam pola elektrokortikografik dan mengirimkan aliran arus pendek untuk menghentikan pelepasan ictal di otak.
- Lobektomi. Dalam uji coba terkontrol secara acak dari operasi pada 80 pasien dengan epilepsi lobus temporal, 58% pasien dalam kelompok secara acak untuk anterior lobus temporal operasi resective bebas dari kejang merusak kesadaran pada 1 tahun, dibandingkan dengan 8% pada kelompok yang menerima pengobatan antikonvulsan.
- Lesionektomi. Dalam sebuah penelitian yang dipresentasikan pada Pertemuan Tahunan ke-66 dari American Epilepsy Society, para peneliti menyarankan bahwa, pada pasien anak-anak tertentu, reseksi lesiektomi yang lebih kecil dalam perawatan bedah kejang mungkin sama efektifnya dengan reseksi yang lebih besar, dan mereka mungkin mengampuni anak-anak fungsional dan perkembangan. defisit terkait dengan reseksi yang lebih besar.
- Modifikasi dan pembatasan aktivitas. Masalah utama bagi pasien dengan kejang adalah ketidakpastian kejang berikutnya; dokter harus mendiskusikan jenis kewaspadaan kejang berikut ini dengan pasien yang mengalami kejang epilepsi atau serangan serangan mendadak lainnya: mengemudi, mendaki ketinggian, bekerja dengan api atau memasak, menggunakan alat listrik dan peralatan berbahaya lainnya, mandi tanpa pengawasan, dan berenang.
- Pemantauan jangka panjang. Pada tahun 2018, FDA menyetujui untuk memasarkan jam tangan pintar pertama untuk pelacakan kejang dan manajemen epilepsi; jam tangan pintar Embrace mengidentifikasi kejang dan mengirimkan peringatan melalui pesan teks dan telepon ke pengasuh; jam tangan juga merekam data tidur , istirahat, dan aktivitas fisik; perangkat itu diuji dalam studi terhadap 135 pasien epilepsi dan menemukan algoritme jam tangan mendeteksi 100% kejang pasien.
Manajemen Farmakologis
Jumlah antikonvulsan telah meningkat, menawarkan lebih banyak pilihan pengobatan untuk dokter dan pasiennya.
- Antikonvulsan, lainnya. Agen ini mencegah kekambuhan kejang dan menghentikan aktivitas kejang klinis dan listrik; antikonvulsan biasanya disediakan untuk pasien yang berisiko tinggi mengalami kejang berulang.
- Antikonvulsan, barbiturat. Seperti benzodiazepin, barbiturat mengikat reseptor asam gamma-aminobutirat (GABA), meningkatkan aksi GABA dengan memperluas bukaan saluran klorida yang dimediasi GABA dan memungkinkan terjadinya hiperpolarisasi saraf.
- Antikonvulsan, benzodiazepin. Agen ini mengikat reseptor asam gamma-aminobutirat (GABA), sehingga meningkatkan aksi GABA.
- Antikonvulsan, suksinimida. Agen ini mengurangi arus dalam saluran kalsium tipe-T.
- Antikonvulsan, pembuka saluran kalium neuron . Menstabilkan saluran KCNQ neuronal (Kv7) dalam posisi terbuka, meningkatkan arus membran yang menstabilkan dan mencegah ledakan potensial aksi selama depolarisasi berkelanjutan yang terkait dengan kejang.
- Antikonvulsan, hidantoin. Agen ini menstabilkan saluran natrium dan mencegah kembalinya saluran ke keadaan aktif.
Manajemen Keperawatan
Asuhan keperawatan untuk anak dengan gangguan kejang meliputi:
Asesmen Keperawatan
Asesmen keperawatan meliputi:
- Sejarah. Diagnosis kejang epilepsi dibuat dengan menganalisis riwayat klinis rinci pasien dan dengan melakukan tes tambahan untuk konfirmasi; seseorang yang telah mengamati kejadian berulang pasien biasanya merupakan orang terbaik untuk memberikan riwayat yang akurat; namun, pasien juga memberikan rincian yang sangat berharga tentang aura, pemeliharaan kesadaran, dan keadaan postiktal.
- Ujian fisik. Pemeriksaan fisik membantu dalam diagnosis sindrom epilepsi spesifik yang menyebabkan temuan abnormal, seperti kelainan dermatologis (misalnya, sindrom neurokutan seperti Sturge-Weber, tuberous sclerosis, dan lain-lain); Selain itu, pasien yang selama bertahun-tahun mengalami kejang tonik-klonik umum yang keras cenderung menderita cedera yang membutuhkan jahitan.
Diagnosis Keperawatan
Berdasarkan data asesmen, diagnosis utama keperawatan adalah: .
- Risiko pembersihan jalan napas yang tidak efektif terkait dengan gangguan neuromuskuler.
- Harga diri rendah situasional terkait dengan stigma terkait dengan kondisi tersebut.
- Defisit Pengetahuan terkait dengan salah tafsir informasi.
- Risiko cedera terkait kelemahan, kesulitan keseimbangan, keterbatasan kognitif, atau perubahan kesadaran.
Perencanaan dan Tujuan Asuhan Keperawatan
Tujuan utama keperawatan untuk anak dengan gangguan kejang adalah:
- Pasien atau pengasuh akan mengungkapkan pemahaman secara verbal tentang faktor-faktor yang berkontribusi pada kemungkinan trauma dan atau mati lemas dan mengambil langkah untuk memperbaiki situasi.
- Pasien atau pengasuh akan mengidentifikasi tindakan atau tindakan yang harus diambil saat aktivitas kejang terjadi.
- Pasien atau pengasuh akan mengidentifikasi dan mengoreksi faktor risiko potensial di lingkungan.
- Pasien atau pengasuh akan memperagakan perilaku, perubahan gaya hidup untuk mengurangi faktor risiko dan melindungi diri dari cedera.
- Pasien atau pengasuh akan memodifikasi lingkungan seperti yang diindikasikan untuk meningkatkan keselamatan.
- Pasien atau pengasuh akan mempertahankan rejimen pengobatan untuk mengontrol atau menghilangkan aktivitas kejang
- Pasien atau pengasuh akan menyadari kebutuhan akan bantuan untuk mencegah kecelakaan atau cedera.
- Pasien akan mempertahankan pola pernapasan yang efektif dengan paten jalan napas atau aspirasi dicegah.
- Pasien atau pengasuh akan menunjukkan perilaku untuk memulihkan harga diri yang positif.
- Pasien atau pengasuh akan berpartisipasi dalam rejimen pengobatan atau aktivitas untuk mengoreksi faktor-faktor yang memicu krisis.
- Pasien atau pengasuh akan mengungkapkan pemahaman tentang gangguan dan berbagai rangsangan yang dapat meningkatkan aktivitas kejang.
Intervensi Keperawatan
Intervensi keperawatan untuk anak dengan gangguan kejang meliputi:
- Mencegah cedera. Ajarkan SO untuk menentukan dan membiasakan tanda peringatan dan cara merawat pasien selama dan setelah serangan kejang; hindari penggunaan termometer yang dapat menyebabkan kerusakan; gunakan termometer timpani bila perlu untuk mengukur suhu; junjung tinggi bedrest jika tanda atau aura prodromal dialami; putar kepala ke sisi dan hisap jalan napas seperti yang ditunjukkan; mendukung kepala, letakkan di area lunak, atau bantu ke lantai jika keluar dari tempat tidur; jangan mencoba menahan; memantau dan mendokumentasikan tingkat obat AED, efek samping yang sesuai, dan frekuensi aktivitas kejang.
- Menajemen jalan nafas. Pertahankan dalam posisi berbaring, permukaan datar; putar kepala ke sisi selama aktivitas kejang; kendurkan pakaian dari leher atau dada dan perut; hisap sesuai kebutuhan; awasi oksigen tambahan atau ventilasi kantong sesuai kebutuhan postictally.
- Promosi harga diri. Tentukan situasi individu terkait dengan harga diri rendah dalam keadaan sekarang; menahan diri untuk tidak terlalu melindungi pasien; mendorong kegiatan, memberikan pengawasan dan pemantauan bila diindikasikan; mengetahui sikap atau kemampuan SO; membantu seseorang menyadari bahwa perasaannya normal; namun, rasa bersalah dan menyalahkan tidak membantu.
- Edukasi Kesehatan. Tinjau patologi dan prognosis kondisi dan kebutuhan perawatan seumur hidup sesuai indikasi; mendiskusikan faktor pemicu khusus pasien (lampu berkedip, hiperventilasi, suara keras, video game, menonton TV); mengetahui dan menanamkan pentingnya kebersihan mulut yang baik dan perawatan gigi yang teratur; meninjau rejimen pengobatan, keharusan minum obat sesuai pesanan, dan tidak menghentikan terapi tanpa pengawasan dokter; termasuk petunjuk untuk dosis yang terlewat.
Evaluasi
Tujuan terpenuhi sebagaimana dibuktikan oleh:
- Pasien atau pengasuh secara verbal memahami faktor-faktor yang berkontribusi pada kemungkinan trauma dan atau mati lemas dan mengambil langkah-langkah untuk memperbaiki situasi.
- Pasien atau pengasuh mengidentifikasi tindakan atau tindakan yang harus diambil saat aktivitas kejang terjadi.
- Pasien atau pengasuh mengidentifikasi dan mengoreksi faktor risiko potensial di lingkungan.
- Pasien atau pengasuh menunjukkan perilaku, perubahan gaya hidup untuk mengurangi faktor risiko dan melindungi diri dari cedera.
- Lingkungan yang dimodifikasi oleh pasien atau pengasuh seperti yang ditunjukkan untuk meningkatkan keselamatan.
- Pasien atau pengasuh mempertahankan rejimen pengobatan untuk mengontrol atau menghilangkan aktivitas kejang
- Pasien atau pengasuh menyadari perlunya bantuan untuk mencegah kecelakaan atau cedera.
- Pasien mempertahankan pola pernapasan yang efektif dengan paten jalan napas atau pencegahan aspirasi .
- Pasien atau pengasuh menunjukkan perilaku untuk mengembalikan harga diri yang positif.
- Pasien atau pengasuh berpartisipasi dalam rejimen pengobatan atau aktivitas untuk memperbaiki faktor-faktor yang memicu krisis.
- Pasien atau pengasuh secara lisan memahami gangguan tersebut dan berbagai rangsangan yang dapat meningkatkan aktivitas kejang.
Panduan Dokumentasi
Dokumentasi pada anak dengan gangguan kejang meliputi:
- Temuan individu, termasuk faktor-faktor yang mempengaruhi, interaksi, sifat pertukaran sosial, kekhususan perilaku individu.
- Keyakinan budaya dan agama, serta harapan.
- Rencana perawatan.
- Rencana pengajaran.
- Tanggapan terhadap intervensi, pengajaran, dan tindakan yang dilakukan.
- Pencapaian atau kemajuan menuju hasil yang diinginkan.










0 Komentar