Diana seorang janda yang berumur 32 tahun, selalu mengeluhkan kebutuhannya akan air yang terus meningkat. Dia juga merasakan peningkatan kebutuhan untuk buang air kecil hampir setiap saat, dan selalu merasa lapar. Ada kesemutan di ekstremitas dan mati rasa. Penglihatannya yang dulu jelas sekarang mengalami keruh. Ia sudah merasa lelah hanya beberapa jam setelah bangun tidur meski tidak punya pekerjaan dan hanya tinggal di rumah. Luka di lutut kanannya sudah ada berminggu-minggu tetapi tidak ada perbaikan yang terlihat.
Deskripsi
Sumber utama glukosa yang bersirkulasi di dalam darah adalah melalui penyerapan makanan yang dicerna di saluran pencernaan dan pembentukan glukosa oleh hati dari zat makanan.
- Diabetes mellitus adalah sekelompok penyakit metabolik yang terjadi dengan peningkatan kadar glukosa dalam darah.
- Diabetes mellitus yang paling sering mengakibatkan cacat pada insulin sekresi, tindakan insulin, atau bahkan keduanya.
Klasifikasi
Sistem klasifikasi diabetes melitus adalah unik karena temuan penelitian menunjukkan banyak perbedaan antara individu dalam setiap kategori, dan pasien bahkan dapat berpindah dari satu kategori ke kategori lain, kecuali pasien dengan diabetes tipe 1.
- Diabetes memiliki klasifikasi utama yang meliputi diabetes tipe 1 , diabetes tipe 2 , diabetes gestasional , dan diabetes mellitus yang terkait dengan kondisi lain.
- Kedua jenis diabetes melitus dibedakan berdasarkan faktor penyebab, perjalanan klinis, dan penatalaksanaannya.
Patofisiologi
Penyakit diabetes Mellitus memiliki berbagai macam patofisiologi karena memiliki beberapa tipe.
Pulau Langerhans
- Insulin disekresikan oleh sel beta di pankreas dan merupakan hormon anabolik.
- Saat kita mengonsumsi makanan, insulin memindahkan glukosa dari darah ke otot , hati, dan sel lemak seiring dengan peningkatan kadar insulin.
- Fungsi insulin meliputi pengangkutan dan metabolisme glukosa untuk energi, stimulasi penyimpanan glukosa di hati dan otot, berfungsi sebagai sinyal hati untuk berhenti melepaskan glukosa, peningkatan penyimpanan lemak makanan di jaringan adiposa, dan akselerasi. dari pengangkutan asam amino ke dalam sel.
- Insulin dan glukagon mempertahankan tingkat glukosa dalam darah dengan merangsang pelepasan glukosa dari hati.
Diabetes Mellitus Tipe 1
- Diabetes mellitus tipe 1 ditandai dengan kerusakan sel beta pankreas .
- Faktor umum yang mendasari perkembangan diabetes tipe 1 adalah kerentanan genetik .
- Penghancuran sel beta menyebabkan penurunan produksi insulin, produksi glukosa yang tidak terkendali oleh hati dan hiperglikemia puasa.
- Glukosa yang diambil dari makanan tidak dapat disimpan di hati lagi tetapi tetap berada di aliran darah.
- Ginjal tidak akan menyerap kembali glukosa setelah melebihi ambang batas ginjal, sehingga akan muncul dalam urin dan disebut glikosuria .
- Kehilangan cairan yang berlebihan disertai dengan ekskresi glukosa yang berlebihan dalam urin yang menyebabkan diuresis osmotik.
- Ada pemecahan lemak yang menghasilkan produksi keton , produk sampingan dari pemecahan lemak.
Diabetes Mellitus Tipe 2
Patofisiologi Diabetes Mellitus Tipe 2
- Diabetes melitus tipe 2 memiliki masalah utama yaitu resistensi insulin dan gangguan sekresi insulin .
- Insulin tidak dapat berikatan dengan reseptor khusus sehingga insulin menjadi kurang efektif dalam merangsang pengambilan glukosa dan mengatur pelepasan glukosa.
- Harus ada peningkatan jumlah insulin untuk mempertahankan tingkat glukosa pada tingkat normal atau sedikit lebih tinggi.
- Namun, insulin ada cukup untuk mencegah pemecahan lemak dan produksi keton.
- Diabetes tipe 2 yang tidak terkontrol dapat menyebabkan hiperglikemik, sindrom nonketotik hiperosmolar .
- Gejala umum yang mungkin dirasakan pasien adalah poliuria, polidipsia, polifagia, kelelahan , lekas marah, luka kulit yang tidak sembuh dengan baik, infeksi vagina, atau penglihatan kabur.
Diabetes Mellitus Gestasional
- Dengan diabetes mellitus gestasional (GDM) , wanita hamil mengalami intoleransi glukosa dengan permulaan kehamilan .
- Sekresi hormon plasenta menyebabkan resistensi insulin , yang menyebabkan hiperglikemia.
- Setelah melahirkan, kadar glukosa darah pada wanita dengan GDM biasanya kembali normal atau kemudian berkembang menjadi diabetes tipe 2.
Epidemiologi
Diabetes melitus sekarang menjadi salah satu penyakit paling umum di seluruh dunia. Berikut adalah beberapa fakta dan angka singkat tentang diabetes mellitus.
- Lebih dari 23 juta orang di Amerika Serikat menderita diabetes, namun hampir sepertiganya tidak terdiagnosis.
- Pada tahun 2030, jumlah kasus diperkirakan akan meningkat lebih dari 30 juta.
- Diabetes sangat lazim pada orang tua ; 50% orang yang berusia lebih dari 65 tahun mengalami intoleransi glukosa pada tingkat tertentu.
- Orang yang berusia 65 tahun ke atas merupakan 40% penderita diabetes.
- Orang Afrika-Amerika dan anggota kelompok ras dan etnis lain lebih mungkin mengembangkan diabetes.
- Di Amerika Serikat, diabetes adalah penyebab utama amputasi non-trauma, kebutaan pada orang dewasa usia kerja, dan penyakit ginjal stadium akhir .
- Diabetes adalah penyebab utama kematian ketiga akibat penyakit.
- Biaya yang terkait dengan diabetes diperkirakan hampir $ 174 miliar setiap tahun.
Penyebab
Penyebab pasti diabetes melitus sebenarnya belum diketahui, namun ada faktor yang berkontribusi terhadap perkembangan penyakit tersebut.
Diabetes Mellitus Tipe 1
- Genetika. Genetika mungkin telah berperan dalam penghancuran sel beta pada DM tipe 1.
- Faktor lingkungan. Paparan beberapa faktor lingkungan seperti virus dapat menyebabkan kerusakan sel beta.
Diabetes Mellitus Tipe 2
- Bobot. Berat badan berlebih atau obesitas merupakan salah satu faktor penyebab terjadinya DM tipe 2 karena menyebabkan resistensi insulin.
- Ketidakaktifan. Kurang olahraga dan gaya hidup yang tidak banyak bergerak juga dapat menyebabkan resistensi insulin dan gangguan sekresi insulin.
Diabetes Mellitus Gestasional
- Bobot. Jika Anda kelebihan berat badan sebelum hamil dan menambah berat badan berlebih, maka akan menyulitkan tubuh untuk menggunakan insulin.
- Genetika. Jika Anda memiliki orang tua atau saudara kandung yang menderita DM tipe 2, kemungkinan besar Anda cenderung GDM.
Manifestasi Klinis
Manifestasi klinis bergantung pada tingkat hiperglikemia pasien.
- Poliuria atau peningkatan buang air kecil. Poliuria terjadi karena ginjal membuang kelebihan gula dari darah, sehingga produksi urin lebih tinggi.
- Polidipsia atau rasa haus yang meningkat.Polidipsia muncul karena tubuh kehilangan lebih banyak air saat poliuria terjadi, memicu peningkatan rasa haus pasien.
- Polifagia atau nafsu makan meningkat. Meskipun penderita mungkin banyak mengkonsumsi makanan tetapi glukosa tidak dapat masuk ke dalam sel karena adanya resistensi insulin atau kurangnya produksi insulin.
- Kelelahan dan kelemahan. Tubuh tidak menerima cukup energi dari makanan yang dikonsumsi pasien.
- Visi tiba-tiba berubah. Tubuh menarik cairan dari mata sebagai upaya untuk mengkompensasi hilangnya cairan dalam darah, yang mengakibatkan kesulitan dalam memfokuskan penglihatan.
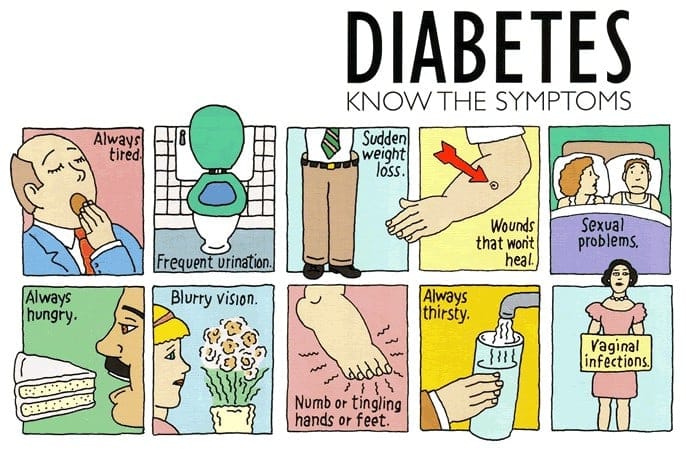
- Kesemutan atau mati rasa di tangan atau kaki. Kesemutan dan mati rasa terjadi karena penurunan glukosa dalam sel.
- Kulit kering. Karena poliuria, kulit menjadi dehidrasi.
- Lesi atau luka kulit yang lambat sembuh. Alih-alih memasuki sel, glukosa berkumpul di dalam pembuluh darah, menghalangi jalannya sel darah putih yang dibutuhkan untuk penyembuhan luka.
- Infeksi berulang. Karena konsentrasi glukosa yang tinggi, bakteri berkembang dengan mudah.
Pencegahan
Manajemen gaya hidup yang tepat dapat secara efektif mencegah perkembangan diabetes mellitus.
- Rekomendasi gaya hidup standar, metformin, dan plasebo diberikan kepada orang-orang yang berisiko tinggi terkena diabetes tipe 2.
- Pada program intensif modifikasi gaya hidup difokuskan pada penurunan berat badan yang lebih besar dari 7% dari berat badan awal dan aktivitas fisik dengan intensitas sedang.
- Ini juga termasuk strategi modifikasi perilaku yang dapat membantu pasien mencapai tujuan penurunan berat badan dan berpartisipasi dalam olahraga.
Komplikasi
Jika diabetes melitus tidak ditangani, beberapa komplikasi dapat timbul dari penyakit ini.
- Hipoglikemia. Hipoglikemia terjadi ketika glukosa darah turun menjadi kurang dari 50 sampai 60 mg / dL karena terlalu banyak insulin atau agen hipoglikemik oral, terlalu sedikit makanan, atau aktivitas fisik yang berlebihan.
- Ketoasidosis diabetik . DKA disebabkan oleh tidak adanya atau jumlah insulin yang sangat tidak mencukupi dan memiliki tiga ciri utama hiperglikemia, dehidrasi dan kehilangan elektrolit, dan asidosis.
- Sindrom Nonketotik Hiperglikemik Hyperosmolar. HHNS adalah kondisi serius di mana hiperosmolaritas dan hiperglikemia mendominasi dengan perubahan kesadaran.
Penilaian dan Temuan Diagnostik
Hipoglikemia dapat terjadi secara tiba-tiba pada pasien yang dianggap hiperglikemik karena kadar glukosa darahnya dapat turun dengan cepat hingga 120 mg / dL atau bahkan kurang.
- Glukosa serum: Peningkatan 200–1000 mg / dL atau lebih.
- Serum aseton ( keton ): Sangat positif.
- Asam lemak: Peningkatan kadar lipid, trigliserida, dan kolesterol.
- Osmolalitas serum: Meningkat tetapi biasanya kurang dari 330 mOsm / L.
- Glukagon: Peningkatan kadar dikaitkan dengan kondisi yang menghasilkan (1) hipoglikemia aktual, (2) kekurangan glukosa relatif (misalnya, trauma, infeksi), atau (3) kekurangan insulin. Oleh karena itu, glukagon dapat meningkat dengan DKA berat meskipun mengalami hiperglikemia.
- Hemoglobin terglikosilasi ( HbA 1C ): Mengevaluasi kontrol glukosa selama 8-12 minggu terakhir dengan pembobotan paling berat 2 minggu sebelumnya. Berguna dalam membedakan kontrol yang tidak adekuat versus DKA terkait insiden (misalnya, infeksi saluran pernapasan atas saat ini [URI]). Hasil yang lebih besar dari 8% mewakili rata-rata glukosa darah 200 mg / dL dan menandakan perlunya perubahan pengobatan.
- Insulin serum: Dapat menurun / tidak ada (tipe 1) atau normal ke tinggi (tipe 2), menunjukkan insufisiensi insulin / pemanfaatan yang tidak tepat (endogen / eksogen). Resistensi insulin dapat terjadi akibat pembentukan antibodi.
- Elektrolit :
- Sodium: Mungkin normal, meningkat, atau menurun.
- Kalium: Peningkatan normal atau salah (pergeseran sel), kemudian menurun drastis.
- Fosfor: Sering menurun.
- Gas darah arteri ( ABG ): Biasanya mencerminkan pH rendah dan penurunan HCO 3 (asidosis metabolik) dengan alkalosis pernapasan kompensasi.
- CBC: Hct mungkin meningkat ( dehidrasi ); leukositosis menunjukkan hemokonsentrasi, respons terhadap stres atau infeksi.
- BUN: Mungkin normal atau meningkat ( dehidrasi / penurunan perfusi ginjal).
- Serum amilase: Dapat meningkat, menunjukkan pankreatitis akutsebagai penyebab DKA.
- Tes fungsi tiroid: Peningkatan aktivitas tiroid dapat meningkatkan glukosa darah dan kebutuhan insulin.
- Urine: Positif untuk glukosa dan keton; berat jenis dan osmolalitas dapat meningkat.
- Budaya dan kepekaan: Kemungkinan infeksi saluran kemih, pernapasan atau luka.
Manajemen medis
Berikut beberapa intervensi medis yang dilakukan untuk mengatasi diabetes melitus.
- Menormalkan aktivitas insulin . Ini adalah tujuan utama pengobatan diabetes - normalisasi kadar glukosa darah untuk mengurangi perkembangan komplikasi vaskular dan neuropatik.
- Perawatan intensif. Perawatan intensif adalah tiga sampai empat suntikan insulin per hari atau infus insulin subkutan terus menerus, terapi pompa insulin ditambah pemantauan glukosa darah yang sering dan kontak mingguan dengan pendidik diabetes.
- Berhati-hatilah dengan perawatan intensif. Terapi intensif harus dilakukan dengan hati-hati dan harus disertai dengan edukasi pasien dan keluarga secara menyeluruh serta perilaku pasien yang bertanggung jawab.
- Manajemen diabetes memiliki lima komponen dan melibatkan penilaian konstan dan modifikasi rencana perawatan oleh profesional perawatan kesehatan dan penyesuaian harian dalam terapi oleh pasien.
Manajemen Nutrisi
- Fondasi. Nutrisi, perencanaan makan, dan pengendalian berat badan adalah dasar dari manajemen diabetes.
- Konsultasikan dengan profesional. Seorang ahli diet terdaftar yang memahami manajemen diabetes memiliki tanggung jawab utama untuk merancang dan mengajarkan aspek rencana terapeutik ini.
- Tim kesehatan harus memiliki pengetahuan. Perawat dan anggota tim perawatan kesehatan lainnya harus memiliki pengetahuan tentang terapi nutrisi dan mendukung pasien yang perlu menerapkan perubahan nutrisi dan gaya hidup.
- Penurunan berat badan. Ini adalah pengobatan kunci untuk pasien obesitas dengan diabetes tipe 2.
- Berapa banyak berat badan yang harus diturunkan? Penurunan berat badan sekecil 5% hingga 10% dari total berat badan dapat secara signifikan meningkatkan kadar glukosa darah.
- Pilihan lain untuk manajemen diabetes. Pendidikan pola makan, terapi perilaku, dukungan kelompok, dan konseling gizi berkelanjutan harus didorong.
Perencanaan Makanan
- Kriteria dalam perencanaan makan. The rencana makan harus mempertimbangkan makanan preferensi pasien, gaya hidup, biasa kali makan, dan latar belakang etnis dan budaya.
- Mengelola hipoglikemia melalui makanan. Untuk membantu mencegah reaksi hipoglikemik dan menjaga kendali glukosa darah secara keseluruhan, harus ada konsistensi perkiraan interval waktu antara waktu makan dengan penambahan snack sesuai kebutuhan.
- Penilaian masih diperlukan. Riwayat diet pasien harus ditinjau secara menyeluruh untuk mengidentifikasi kebiasaan makan dan gaya hidupnya.
- Mendidik pasien. Pendidikan kesehatan harus mencakup pentingnya kebiasaan makan yang konsisten, hubungan makanan dan insulin, dan penyediaan rencana makan individual.
- Peran perawat . Perawat memainkan peran penting dalam mengkomunikasikan informasi terkait kepada ahli diet dan memperkuat pasien untuk pemahaman yang lebih baik .
Masalah Diet Lainnya
- Konsumsi alkohol. Penderita diabetes tidak perlu berhenti minum minuman beralkohol sama sekali, tetapi mereka harus mewaspadai potensi merugikan dari alkohol khusus untuk diabetes.
- Jika pasien diabetes mengonsumsi alkohol saat perut kosong, ada kemungkinan hipoglikemia yang meningkat.
- Mengurangi hipoglikemia. Pasien harus berhati-hati dalam mengonsumsi makanan bersama dengan alkohol, namun karbohidrat yang dikonsumsi dengan alkohol dapat meningkatkan glukosa darah.
- Berapa banyak asupan alkohol? Asupan sedang dianggap satu minuman beralkohol per hari untuk wanita dan dua minuman beralkohol per hari untuk pria.
- Pemanis buatan. Penggunaan pemanis buatan dapat diterima, dan ada dua jenis pemanis: bergizi dan tidak bergizi.
- Jenis pemanis. Pemanis nutrisi termasuk semua yang memberikan kalori dalam jumlah yang mirip dengan sukrosa sementara nonnutritive memiliki sedikit atau tidak ada kalori.
- Olahraga. Olahraga menurunkan kadar glukosa darah dengan meningkatkan serapan glukosa oleh otot tubuh dan dengan meningkatkan penggunaan insulin.
- Penderita diabetes harus berolahraga pada waktu dan jumlah yang sama setiap hari atau secara teratur.
- Peningkatan periode latihan secara perlahan dan bertahap dianjurkan.
Menggunakan Sistem Pemantauan Glukosa Berkelanjutan
- Sistem pemantauan glukosa kontinu dimasukkan secara subkutan di perut dan dihubungkan ke perangkat yang dikenakan di sabuk.
- Ini dapat digunakan untuk menentukan apakah pengobatan memadai selama periode 24 jam.
- Pembacaan glukosa darah dianalisis setelah 72 jam setelah data diunduh dari perangkat.
Pengujian untuk Glycated Hemoglobin
- Hemoglobin terglikasi atau hemoglobin terglikosilasi, HgbA1C, atau A1C mencerminkan rata-rata kadar glukosa darah selama kira-kira 2 sampai 3 bulan.
- Semakin lama jumlah glukosa dalam darah tetap di atas normal, semakin banyak glukosa yang mengikat hemoglobin dan semakin tinggi hemoglobin terglikasi.
- Nilai normal biasanya berkisar dari 4% hingga 6% dan menunjukkan konsentrasi glukosa darah yang mendekati normal secara konsisten.
Terapi Farmakologis
- Insulin eksogen. Pada diabetes tipe 1, insulin eksogen harus diberikan seumur hidup karena tubuh kehilangan kemampuan untuk memproduksi insulin.
- Insulin pada diabetes tipe 2. Pada diabetes tipe 2, insulin mungkin diperlukan dalam jangka panjang untuk mengontrol kadar glukosa jika perencanaan makan dan obat oral tidak efektif.
- Glukosa Darah Pemantauan Mandiri (SMGD). Ini adalah hal terpenting dalam terapi insulin karena pemantauan yang akurat sangat penting.
- Insulin manusia. Sediaan insulin manusia memiliki durasi kerja yang lebih pendek karena keberadaan protein hewani memicu respon imun yang menghasilkan pengikatan insulin hewan.
- Insulin kerja cepat. Insulin yang bekerja cepat menghasilkan efek yang lebih cepat dengan durasi yang lebih pendek daripada insulin biasa.
- Insulin kerja pendek. Insulin kerja pendek atau insulin biasa harus diberikan 20-30 menit sebelum makan , baik sendiri atau dikombinasikan dengan insulin kerja lama.
- Insulin kerja menengah. Insulin kerja menengah atau insulin NPH atau Lente tampak putih dan keruh dan harus diberikan bersama makanan sekitar waktu permulaan dan puncak insulin ini.
- Insulin kerja cepat dan kerja pendek diharapkan bisa menutupi peningkatan kadar glukosa darah setelah makan; segera setelah injeksi.
- Insulin kerja menengah diharapkan menutupi makanan berikutnya, dan insulin kerja panjang menyediakan tingkat insulin yang relatif konstan dan bertindak sebagai insulin basal.
- Pendekatan terapi insulin. Ada dua pendekatan umum untuk terapi insulin: konvensional dan intensif.
- Rejimen konvensional. Rejimen konvensional adalah rejimen yang disederhanakan di mana pasien tidak boleh mengubah pola makan dan tingkat aktivitas.
- Rejimen intensif. Regimen intensif menggunakan regimen insulin yang lebih kompleks untuk mencapai kendali atas kadar glukosa darah sebanyak yang aman dan praktis.
- Regimen insulin yang lebih kompleks memungkinkan pasien lebih leluasa untuk mengubah dosis insulin dari hari ke hari sesuai dengan perubahan pola makan dan aktivitas.
- Metode pengiriman insulin. Metode pemberian insulin termasuk suntikan subkutan tradisional, pena insulin, injektor jet, dan pompa insulin.
- Pena insulin menggunakan kartrid insulin kecil yang telah diisi sebelumnya yang dimasukkan ke dalam wadah seperti pena.
- Insulin diberikan dengan menekan satu dosis atau menekan tombol untuk setiap kenaikan 1 atau 2 unit yang diberikan.
- Injektor jet mengirimkan insulin melalui kulit di bawah tekanan dalam aliran yang sangat halus.
- Pompa insulin melibatkan infus insulin subkutan secara terus menerus dengan menggunakan alat kecil yang dipakai secara eksternal yang sangat mirip dengan fungsi pankreas.
- Agen antidiabetik oral mungkin efektif untuk pasien dengan diabetes tipe 2 yang tidak dapat diobati dengan MNT dan olahraga saja.
- Agen antidiabetik oral . Agen antidiabetik oral termasuk sulfonylureas , biguanides, alpha-glucosidase inhibitor, thiazolidinediones, dan dipeptidyl-peptidase-4.
- Separuh dari semua pasien yang menggunakan agen antidiabetik oral pada akhirnya membutuhkan insulin, dan ini disebut kegagalan sekunder .
- Kegagalan primer terjadi bila kadar glukosa darah tetap tinggi 1 bulan setelah penggunaan pengobatan awal .
Manajemen Keperawatan
Perawat harus memberikan informasi yang akurat dan terkini tentang kondisi pasien sehingga tim perawatan kesehatan dapat memberikan intervensi dan manajemen yang tepat.
Asesmen Keperawatan
Perawat harus menilai hal-hal berikut untuk pasien Diabetes Mellitus:
- Kaji riwayat pasien. Untuk menentukan apakah ada diabetes, penilaian riwayat gejala yang berkaitan dengan diagnosis diabetes, hasil pemantauan glukosa darah, kepatuhan terhadap diet yang ditentukan, farmakologis, dan rejimen olahraga, gaya hidup pasien, budaya, psikososial, dan faktor ekonomi, dan efek diabetes pada status fungsional harus dilakukan.
- Kaji kondisi fisik. Kaji tekanan darah pasien saat duduk dan berdiri untuk mendeteksi perubahan ortostatik.
- Kaji indeks massa tubuh dan ketajaman visual pasien.
- Lakukan pemeriksaan kaki, kulit, sistem saraf dan mulut .
- Pemeriksaan laboratorium. HgbA1C, glukosa darah puasa , profil lipid, tes mikroalbuminuria, kadar kreatinin serum, urinalisis, dan EKG harus diminta dan dilakukan.
Diagnosis
Berikut ini adalah diagnosa yang diamati dari seorang pasien diabetes melitus.
- Risiko kadar glukosa darah tidak stabil terkait dengan resistensi insulin, gangguan sekresi insulin, dan kerusakan sel beta.
- Risiko infeksi terkait dengan penyembuhan luka terbuka yang tertunda.
- Defisit Pengetahuan terkait dengan ketidaktahuan dengan informasi, kurangnya ingatan, atau salah tafsir.
- Risiko gangguan persepsi sensorik terkait dengan perubahan kimiawi endogen.
- Gangguan Integritas kulit terkait dengan penyembuhan luka yang tertunda.
- Perfusi jaringan perifer yang tidak efektif terkait dengan terlalu banyak glukosa dalam aliran darah
Pencapaian tujuan diperlukan untuk mengevaluasi efektivitas terapi.
- Ketahui faktor-faktor yang menyebabkan glukosa darah tidak stabil.
- Pertahankan glukosa dalam kisaran yang memuaskan.
- Verbalisasi rencana untuk memodifikasi faktor untuk mencegah atau meminimalkan perubahan kadar glukosa.
- Capai penyembuhan luka tepat waktu.
- Identifikasi intervensi untuk mencegah atau mengurangi Risiko Infeksi.
- Dapatkan kembali atau pertahankan tingkat kognisi yang biasa.
- Homeostasis tercapai.
- Faktor penyebab / pencetus dikoreksi / dikendalikan.
- Komplikasi dicegah / diminimalkan.
- Proses / prognosis penyakit, kebutuhan perawatan diri , dan rejimen terapeutik dipahami.
- Rencanakan di tempat untuk memenuhi kebutuhan setelah keluar.
Prioritas Keperawatan
- Mengembalikan keseimbangan cairan / elektrolit dan asam basa.
- Memperbaiki / membalikkan kelainan metabolisme.
- Identifikasi / bantu manajemen penyebab yang mendasari / proses penyakit.
- Mencegah komplikasi.
- Memberikan informasi tentang proses penyakit / prognosis, perawatan diri, dan kebutuhan pengobatan.
Intervensi Keperawatan
Tim perawatan kesehatan harus menjalin kerja sama dalam melaksanakan intervensi berikut.
- Menajemen Hiperglikemia. Mendidik tentang pemantauan glukosa di rumah. Diskusikan pemantauan glukosa di rumah dengan pasien sesuai dengan parameter individu untuk mengidentifikasi dan mengelola variasi glukosa.
- Kaji faktor-faktor dalam ketidakstabilan glukosa. Tinjau situasi umum klien yang berkontribusi pada ketidakstabilan glukosa karena ada banyak faktor yang dapat berperan kapan saja seperti tidak makan, infeksi, atau penyakit lainnya.
- Diskusikan cara kerja obat antidiabetik klien. Mendidik klien tentang fungsi pengobatannya karena ada kombinasi obat yang bekerja dengan cara berbeda dengan kontrol glukosa darah dan efek samping yang berbeda.
- Periksa viabilitas insulin. Tekankan pentingnya memeriksa tanggal kedaluwarsa obat, memeriksa kekeruhan insulin jika biasanya bersih, dan memantau penyimpanan dan persiapan yang tepat karena ini memengaruhi daya serap insulin.
- Tinjau jenis insulin yang digunakan. Catat jenis insulin yang akan diberikan bersama dengan metode pengiriman dan waktu pemberian. Ini mempengaruhi waktu efek dan memberikan petunjuk untuk waktu potensial ketidakstabilan glukosa.
- Periksa tempat injeksi secara berkala. Penyerapan insulin dapat bervariasi dari hari ke hari di tempat yang sehat dan kurang dapat diserap di jaringan lipohipertrofik.
Evaluasi
Untuk memeriksa apakah rejimen atau intervensi efektif, evaluasi harus dilakukan sesudahnya.
- Evaluasi pengetahuan klien tentang faktor-faktor yang menyebabkan kadar glukosa darah tidak stabil.
- Evaluasi kadar glukosa darah klien.
- Pencapaian verbal dari faktor pengubah yang dapat mencegah atau meminimalkan pergeseran kadar glukosa.
- Mencapai penyembuhan luka tepat waktu.
- Intervensi teridentifikasi yang dapat mencegah atau mengurangi risiko infeksi.
- Evaluasi pemeliharaan tingkat kognisi biasa.













0 Komentar